Hvad omfatter denne NBV
Beskrivelse af udredning, behandling og kontrol af tilfældigt fund af hypofysetumorer (incidentalom).
Hormonproducerende hypofysetumorer samt hypofyseinsufficiens beskrives i andre NBVér – der henvises til disse, hvor relevant.
Hvad omfatter denne NBV ikke
Hypofysetumor hvor en sådan på forhånd var mistænkt.
Diagnosekoder
DD352: Godartet tumor i hypofysen
Definition
Tilfældigt billeddiagnostisk fund af tumor i hypofysen.
Forekomst
Forekomsten af hypofysetumorer i autopsistudier er 10-25%, hvoraf størstedelen er mikroadenomer.
I opgørelser af voksne personer der er CT- eller MR-skannet af cerebrum på anden indikation end mistanke om hypofyse-sygdom findes incidentalomer <10 mm hos 4-38 % og incidentalomer ≥ 10 mm hos 0,2 % af populationen. Nuklearmedicinske billedmodaliteter bruges i stigende omfang, oftest i form af FDG PET-CT, og tilfældigt fund af FDG-optag i hypofysen findes hos knap 1%, hvoraf cirka halvdelen repræsenterer makroadenomer.
Ætiologi
Incidentalomer i hypofysen er langt overvejende adenomer og kan være hormonelt inaktive eller (sjældnere) hormonproducerende. Øvrig ætiologi omfatter bl.a. cyster (fx Rathkes cyste), kraniofaryngeom, granulom, absces eller metastase fra kendt/ukendt cancer andetsteds. Endelig histologisk diagnose opnås kun sjældent hos patienter med hypofysært incidentalom, da flertallet ikke kræver kirurgisk intervention. Såvel synsfeltpåvirkning som eventuel hormonel hypersekretion kan dog være gået upåagtet hen af patienten forud for scanningen, hvorfor selv visse incidentalomer ender med at undergå operation.
Symptomer og kliniske fund
Jævnfør definitionen ingen typiske symptomer. Hos nogle patienter kan der ved nærmere udredning afsløres tryksymptomer og/eller symptomer/kliniske træk forenelige med hormonel overproduktion eller hypofyseinsufficiens. Eventuelle tryksymptomer afhænger i vid udstrækning af tumorstørrelse og vækstretning. Små hypofyseincidentalomer giver sjældent synspåvirkning eller tryksymptomer, når bortses fra læsioner, som involverer hypofysestilk eller hypothalamus. Synspåvirkning er derimod et hyppigt fund hos patienter med større hypofysetumorer med suprasellær udbredning (LINK: Bilag 1)
I anamnesen fokuseres på:
- symptomer foreneligt med hormonmangel (alle akser) (LINK: Bilag 2)
- symptomer foreneligt med hypersekretion (prolaktin, væksthormon, ACTH/kortisol) (LINK: Bilag 2)
- synsforstyrrelser (synsfelt, visus, øjenmuskelparese/dobbeltsyn) (LINK: Bilag 1)
- familiær disposition til hypofysesygdom og tidligere/nuværende cancerlidelser
Objektivt vurderes (udover almindelig objektiv undersøgelse):
- objektive tegn på hypofyseinsufficiens
- synsfelt for hånd/fingerbevægelser; visus; øjenmotilitet
- akromegale træk (se NVB akromegali)
- Cushingoide træk (se NBV cushing)
Udredning (se figur 1, flowchart)
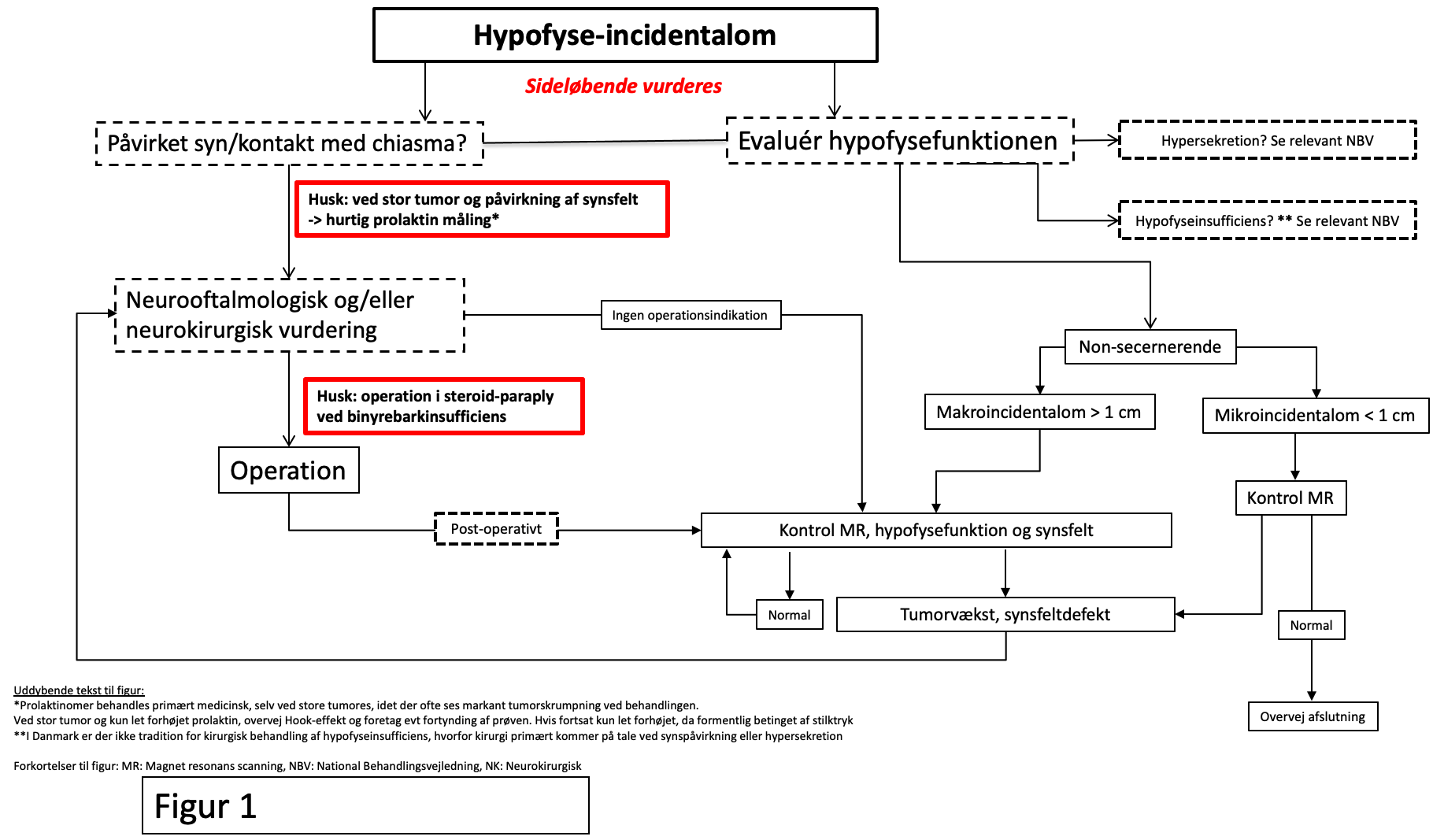
Den hyppigst forekommende tilfældigt fundne læsion i hypofysen er et hypofyseadenom, men det skal overvejes, om det kunne dreje sig om andre læsioner herunder, meningeom, craniopharyngeom, cyste, hypofysitis, metastase, eller meget sjældent primær malignitet. Hvor FDG-optag i hypofysen rejser mistanke om hypofysetumor bør foretages MR-scanning af hypofysen efter hypofyseprotokol.
Hypofysefunktionen (inklusive måling af serum prolaktin) undersøges mhp insufficiens (LINK: NBV Hypofyseinsufficiens) og hypersekretion (LINKS: NBV Akromegali; NBV Cushing’s syndrom; NBV Hyperprolaktinæmi), initialt, i forbindelse med 1. kontrol scanning, og herefter individuelt. Måling af serum calcium-ion kan indgå i den primære blodprøvescreening, hvorimod genetisk testning ikke har nogen plads i den rutinemæssige udredning men reserveres til cases, hvor der er substantiel mistanke om familiær/genetisk hypofysesygdom. Ved chiasma-nære læsioner anbefales øjenlægevurdering med synsfelts- og visusbestemmelse (neurooftalmologisk us.). Ved synspåvirkning uanset type kontaktes neurokirurg.
Prognose
Prognosen er generelt god, men afhængig af hvilken læsion det drejer sig om. Langt hovedparten af hypofyseincidentalomer er benigne læsioner.
Behandling
Ved tegn på hypofyseinsufficiens eller hypersekretion behandles i henhold til relevant NBV.
Ved normal hypofysefunktion og bevaret syn, vil der oftest ikke være brug for behandling. Hvis der er brug for behandling, vil det oftest være kirurgisk.
Opfølgning
Ved tegn på hypofyseinsufficiens eller hormonel hypersekretion følges anbefalinger i relevant NBV.
Ved normal hypofysefunktion: Det anbefales at alle læsioner MR kontrolscannes mindst 1 gang typisk 6-12 måneder efter initiale skanning. Hyppigheden af efterfølgende MR kontrolskanninger er ikke entydigt defineret i litteraturen, særligt er der begrænsede data vedrørende varigheden af et kontrolforløb. Patienter hvor første MR kontrolskanning har bekræftet lille (<5 mm) læsion uden vækst, kan typisk afsluttes, mens patienter med lidt større mikrolæsioner (5-9 mm) uden vækst og med normal hypofysefunktion typisk følges i 5-7 år. Afslutning vil dog for begge gruppers vedkommende altid være baseret på en individuel vurdering, hvor forhold som læsionens beliggenhed, patientens alder og graviditetsplaner skal indgå. Øvrige patienter vil typisk indgå i et længere kontrolforløb hvor MR-kontrolskanninger f.eks. foretages årligt til hvert andet år i en periode. Ved behov, kan det senere være med længere intervaller f.eks. hvert 3.-5. år. Chiasma-nære makroadenomer, bør suppleres med årlig øjenlægekontrol. Når MR-kontrolforløbet afsluttes, kan der evt. fortsættes med årlig øjenlægekontrol.
Begrebet ”vækst” er ikke entydigt defineret i litteraturen. Vækst skal altid ses i sammenhæng med beliggenhed af tumor (særlig opmærksomhed ved chiasma-nære læsioner), alder af patient (jo yngre patient, jo flere år med potentiel vækst), graviditetsønske (hypofyse forstørres ved graviditet) og i forhold til tid mellem MR-kontrolscanning. Vækst skal både vurderes i forhold til den første MR-scanning og i forhold til den seneste MR-scanning. Væksten af et hypofyseincidentalom er sjældent lineær, og der kan være ro i flere år.
Ved betydende vækst bør hyppigheden af MR kontrolscanninger ske i samråd med neurokirurg. Betydende vækst kan ikke defineres præcist, idet begrebet er afhængigt af læsionens initiale størrelse, tid mellem scanninger og beliggenhed af læsionen.
Tilrettelæggelse af kontrolforløb samt stillingtagen til afslutning af kontrolforløb af hypofyseincidentalomer anses som en specialistopgave. Den til enhver tid gældende specialeplan definerer relevante funktionsniveauer for varetagelse af udredning, medicinsk behandling og efterkontrol.
Referenceliste
- Molitch ME. 2008 Nonfunctioning pituitary tumors and pituitary incidentalomas. Endocrinol Metab Clin North Am 37:151–171, xi
- WA, Luciano MG, Doppman JL, Patronas NJ, Oldfield EH. 1994 Pituitary magnetic resonance imaging in normal human volunteers: occult adenomas in the general population. Ann Intern Med 120: 817–820
- Donckier JE, Gustin Th. 2012 Pituitary incidentaloma: to operate or not to operate? Acta Chir Belg 112(4): 255-60
- Jeong SY, Lee SW, Lee HJ, Kang S, Seo JH, Chun KA, et al. 2010 Incidental pituitary uptake on whole-body 18F-FDG PET/CT: a multicentre study. Eur J Nucl Med Mol Imaging 37:2334–43.
- Hyun SH, Choi JY, Lee KH, Choe YS, Kim BT. 2011 Incidental focal 18F-FDG uptake in the pituitary gland: clinical significance and differential diagnostic criteria. J Nucl Med 52:547–50.
- Freda PU, Beckers AM, Katznelson L, et al. 2011 Pituitary incidentaloma: an endocrine society clinical practice guideline. J Clin Endocrinol Metab. 96(4):894-904.
- Shlomo M. 2015 Pituitary tumors. Endocrinol Metab Clin N Am: 44: 1–9
Bilag
Bilag 1: Uddybende om synspåvirkning
Synsfelt og visus:
Suprasellært voksende hypofysetumorer kan medføre synspåvirkning som følge af tryk på synsbanerne, specielt chiasma opticum.
Oftest vil trykket på chiasma komme nedefra og nær midtlinien, hvorfor synsfeltpåvirkningen typisk vil ramme øvre temporale kvadranter (bitemporal øvre kvadrant anopsi). Synsfeltpåvirkning kan være uerkendt af patienten ved mild til moderat grad af synsfeltindskrænkning, ligesom synsfeltpåvirkningen især ved store eller meget asymmetriske tumorer kan være atypisk, f. eks. på grund af tryk ovenfra eller præchiasmalt.
Visus kan ligeledes være nedsat i større eller mindre grad på det ene eller begge øjne.
Øjenmotilitet:
Ved udtalt parasellær vækst med indvækst i sinus cavernosus kan ses påvirkning af kranienerve III, IV og VI med deraf følgende øjenmuskelparese, strabismus, dobbeltsyn, ptose, eller i sjældne tilfælde exophtalmus.
Tabel 1. Symptomer og kliniske fund, som kan give mistanke om hypofyseinsufficiens eller hypersekretion
| HYPOFYSEINSUFFICIENS | |
| Hormon |
|
| GH/IGF-1 |
|
| FSH/LH (østradiol/testosteron) |
|
| TSH (T4) |
|
| ACTH (cortisol) |
|
| Prolaktin |
|
| ADH |
|
| HORMONEL HYPERSEKRETION | |
| Hormon |
|
| GH (GH, IGF-1) |
|
| ACTH (cortisol) |
|
| Prolaktin |
|
Tovholder
Øvrige forfattere
Jesper Krogh
Kirstine Stochholm
Marianne Andersen
Mathilde Svendstrup
Mette Villadsen
Mikkel Andreasen
1. udgave:2020
Planlagt revision: 2023
