Definition
Hypertension som følge af anden sygdom.
Hvad omfatter denne NBV
Denne NBV omhandler de hyppigste årsager til sekundær hypertension. I de tilfælde, hvor årsagen er en endokrinologisk lidelse, der allerede er beskrevet i en selvstændig NBV, vil beskrivelse af denne årsag være angivet på tabelform. Der henvises til NBV for hver af disse sygdomme ved følgende links:
- Primær hyperaldosteronisme
- Fæokromocytom og paragangliom
- Cushings syndrom
- Hypothyroidisme
- Thyrotoksikose
- Primær hyperparathyroidisme
- Akromegali
Hvad omfatter denne NBV ikke
Definition og udredning af essentiel hypertension – her henvises til guidelines fra Dansk Hypertensionsselskab [1, 2]
Udredning af sekundær hypertension hos børn.
Diagnosekoder (ICD)
Sekundær hypertension DI15.9
Diagnosekoder for de underliggende årsager er angivet i tabel 1.
Forekomst
Sekundær hypertension forekommer hos 5-10% af patienter med hypertension [3]. Forekomsten er markant hyppigere i subgruppen med resistent hypertension defineret som hypertension trods behandling med ≥3 antihypertensivae. Det er ikke praktisk muligt eller omkostningseffektivt at screene alle hypertensive patienter for sekundær hypertension. En oversigt over patientkarakteristika ved de mest almindelige årsager til sekundær hypertension ses i tabel 1.
Indledning
Sekundær hypertension overvejes ved:
- yngre patienter (<40 år)
- resistent hypertension defineret som hjemme- eller døgnblodtryk i dagtid ≥ 135/85 mmHg trods relevant behandling med mindst tre antihypertensive præparater (heraf ét diuretikum) i adækvat dosis
- akut/nyopdaget svær hypertension (≥ 180/110 mmHg)
- pludselig stigning i blodtryk hos ellers velreguleret patient
- høj forekomst af hypertensionsmedieret målorganskade:
- mikroalbuminuri
- e-GFR 30-60 ml/min/1,73m2
- venstre ventrikel hypertrofi (EKG, ekko)
- pulstryk (systolisk minus diastolisk blodtryk) ≥ 60 mmHg
- hypokaliæmi
- anfaldsfænomener med hypertension (anfaldsvis/persisterende), hovedpine, palpitationer, svedtendens
- uforklaret nedsat nyrefunktion/proteinuri/hæmaturi eller kreatininstigning > 30% under behandling med ACE-Inhibitor (ACE-I)/angiotensin II receptor-antagonist (ARB)
- anamnestiske/kliniske tegn til obstruktiv søvnapnø
Inden udredning for sekundær hypertension iværksættes bør man:
- Sikre korrekt diagnostik af hypertension i henhold til gældende retningslinjer [1, 2]
- Udelukke non-compliance i forhold til antihypertensiv behandling ved opslag i FMK-online under receptudleveringer og eventuelt foretage blodtryksmåling efter observeret medicinindtag
- Foretage systematisk gennemgang af medicin, der kunne øge blodtrykket (se tabel 1) samt produkter indeholdende lakridsrod (glycyrrhizinsyre)
Overvejelser i forbindelse med udredning:
- Udredning skal kun igangsættes hvis man vurderer at det vil have mulig behandlingskonsekvens for den enkelte patient
- Ved beslutning om udredning vurderes ud fra anamnese og kliniske fund (gerne vha. tabel 1 og figur 1) hvilke laboratorie- og screeningstests, der vil være relevante for den enkelte patient
- Ved indikation for måling af P-aldosteron og P-renin opmærksomhed på interaktion med lægemidler og forhold ved prøvetagning, se NBV for PHA (link indsættes)
Tabel 1. Årsager til sekundær hypertension med kliniske indikationer og diagnostiske screeningstests
| Diagnose (ICD10) | Anamnese | Mulige kliniske fund | Laboratorie og screeningstests |
| Hyppige årsager | |||
| Obstruktiv søvnapnø (DG47.32) |
|
|
|
| Primær hyperaldosteronisme (PHA)(DE26.0) |
|
|
|
| Renovaskulær hypertension (DI15.0) |
|
|
|
| Parenkymatøs nyresygdom (DII2.9A) |
|
|
|
| Medicin eller alkohol (DI15.8) |
|
| |
| Sjældne årsager | |||
| Fæokromocytom / paragangliom (DE27.5) |
|
|
|
| Cushings syndrom (DE24.9) |
|
|
|
| Hypothyroidisme (DE03.9) |
|
|
|
| Hyperthyroidisme (DE05.9) |
|
|
|
| Coarctatio aortae (DQ25.1) |
|
|
|
| Primær hyperparathyroidisme (DE21.0) |
|
| |
| SAME / lakrids |
|
|
|
| Liddle’s syndrome |
|
|
|
| Akromegali |
|
|
|
#Berlin-questionnaire.pdf (sleepapnea.org)
ƗThe Official STOP-Bang Questionnaire Website (stopbang.ca)
¥Østrogener:
- P-piller
- Tidligere studier har vist at anvendelse af ældre-generations p-piller med indhold af højere koncentration af østrogen end i dag er associeret med en lille men signifikant øgning af blodtrykket. Det resulterede i udvikling af hypertension hos 5% af brugerne.
- Risikoen for udvikling af hypertension faldt hurtigt ved seponering, og tidligere p-pille brugere havde kun en lille forhøjet risiko for hypertension.
- P-pille brugere havde en 2-3 gange større risiko for apoplexi end ikke brugere.
- P-piller anbefales ikke til kvinder med ukontrolleret hypertension, men ellers må ordination baseres på afvejning af risici og fordele for den enkelte kvinde.
- Hormone Replacement Therapy (HRT) har sandsynligvis ikke blodtryksøgende effekt.
- Minipiller indeholder progesteron og påvirker ikke blodtrykket eller risikoen for kardiovaskulær sygdom.
Figur 1.

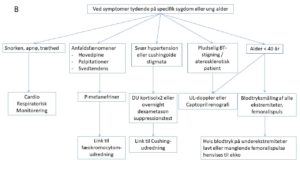 Ætiologi (se tabel 1)
Ætiologi (se tabel 1)
Søvnapnø [4]
Søvnapnø er repetitiv hel eller delvis kollaps af svælg og øvre luftveje under søvn. Det medfører intermitterende hypoksæmi, der inducerer en vedvarende aktivering af det sympatiske nervesystem. Dette kan bl.a. føre til hypertension via øget cardiac output, perifer resistens og væskeretention.
Renovaskulær hypertension [5]
Aterosklerose er årsag til >90% af tilfælde af nyrearteriestenose. Den næsthyppigste årsag er fibromuskulær dysplasi (<10%), som er den hyppigste årsag hos yngre patienter. Signifikante stenoser i a. renalis medfører fald i filtrationstrykket i den afficerede nyre, hvilket stimulerer RAAS medførende natrium- og væskeretention samt vasokonstriktion.
Parenkymatøs nyresygdom
Hypertension ses især ved glomerulær påvirkning, men også ved interstitiel nyresygdom i varierende grad. Patogenesen er øget aktivitet af renin-angiotensin-aldosteron systemet (RAAS) medførende natrium- og væskeretention og vasokonstriktion.
Coarctatio aortae [6]
Malformation med stenose på overgangen mellem distale arcus aortae og proksimale aorta descendens, hyppigst distalt for afgangen af a. subclavia sinister. Ofte associeret med bikuspid aortaklap (85%), ventrikelseptumdefekt, mitralklapsygdom, cerebrale aneurysmer og Turners syndrom.
Syndrome of apparent mineralocorticoid excess (SAME) [7]
Aldosteron og kortisol bindes til mineralokortikoid receptorer med sammenlignelig affinitet. Kortisols aktivering af receptoren hæmmes normalt af 11-beta-hydroxysteroid dehydrogenase type 2 (11-beta-HSD2) enzymet, som konverterer kortisol til kortison. Nedsat funktion af 11-beta-HSD2 medfører, at kortisols mineralokortikoide effekter bliver klinisk betydende. Ændringerne medfører hypokaliæmi, ekspanderet plasma volumen og hypertension. Findes i nedarvet eller erhvervet form.
- Nedarvet: Mutationer i 11-beta-HSD2 genet. Nedarves autosomalt recessivt. Mutationerne medfører varierende grader af nedsat funktion af 11-beta-HSD2 enzymet, som i nyren er lokaliseret intracellulært i tæt relation til mineralokortikoid receptoren.
- Erhvervet: Lakridsindtag er en hyppig årsag til nedsat 11-beta-HSD2 aktivitet, da glycyrrhizinsyre i lakrids hæmmer enzymet.
Liddle’s Syndrom [8]
Monogent syndrom med autosomal dominant arvegang, hvor mutation i genet for subunits i den epiteliale natrium kanal (ENaC) medfører, at ENaCs ikke fjernes fra celleoverfladen i nyrernes samlerør. Det giver en øget forekomst af ENaC, som leder til øget reabsorption af natrium og i de fleste tilfælde øget kalium sekretion. Ændringerne medfører hypokaliæmi, ekspanderet plasma volumen og hypertension.
Udredning
Der henvises til tabel 1 og figur 1 for udredning samt tabel 2 for overblik over P-kalium, P-renin og P-aldosteron niveauer ved forskellige sygdomskategorier.
Tabel 2. Mulige ændringer af P-kalium, P-renin og P-aldosteron for udvalgte sygdomme.

Uddybende information om udredning af renovaskulær hypertension, parenkymatøs nyresygdom, SAME og Liddle’s syndrom ses nedenfor.
Renovaskulær hypertension
Ved mistanke om aterosklerotisk nyrearteriestenose skal patienten kun udredes hvis mindst én af følgende kliniske indikationer er opfyldt:
- Svær behandlingsresistent hypertension (sytolisk døgnblodtryk >150 mmHg trods 3 antihypertensiva inkl. diuretika)
- Hastigt aftageende nyrefunktion (fald i eGFR> 5 ml/min/år)
- Recidiverende hjertesvigtsepisoder (flash lungeødem)
Ved mistanke om fibromuskulær dysplasi er der ikke specifikke krav til blodtryk eller andre kliniske manifestationer.
Initialt udredes med funktionelle tests i form af Captopril renografi eller UL med Doppler afhængigt af lokale forhold. Ved abnorm renografi efter indgift af Captopril henvises til gentagen renografi (baseline renografi) efter minimum 10 dages pausering af RAAS blokade. Hvis resultatet tyder på mulig renovaskulær hypertension eller er vanskeligt at tolke henvises til/konfereres med PTRA (Perkutan Translumanil Renal Angioplastik) centrene på hhv. Rigshospitalet, OUH og AUH. Idet disse funktionelle undersøgelser har deres begrænsninger, er stillingtagen til endelig udredning med CT/MR-angiografi en specialistopgave, som skal foregå på eller i tæt samarbejde med de respektive centre.
Parenkymatøs nyresygdom
Ved ikke erkendt nyresygdom udredes i henhold til tabel 1 og figur 1.
- Giver udredningen mistanke om akut nyreinsufficiens med hurtig forværring af hypertension, stigende P-kreatinin og mistanke til akut glomerulonefritis karakteriseret ved proteinuri, mikroskopisk hæmaturi og ødemer, skal patienten akut henvises til nefrologisk afdeling mhp. indikation for akut biokemisk screening for bl.a. autoimmunitet og planlægning af nyrebiopsi. Kendt disponerende autoimmun sygdom eller kliniske tegn herpå (udslet, artrit) styrker indikationen for udredning.
- Giver udredningen mistanke om kronisk manifest parenkymatøs nyresygdom (forhøjet P-kreatinin og/eller urin albumin/kreatinin ratio>300 mg/g), der ikke bedres ved antihypertensiv behandling, afhænger den videre udredning af om patienten har diabetes
- Patienter uden diabetes henvises til udredning på nefrologisk specialafdeling.
- Patienter med diabetes henvises til nefrologisk afdeling eller fælles diabetes/nefrologi ambulatorium afhængigt af lokale forhold ved et af følgende punkter:
- pludselig stigning i P-kreatinin
- pludselig forværring af proteinuri
- mikroskopisk hæmaturi
- hvis der ved type 1 diabetes ikke er retinopati
- hvis der ved type 1 diabetes udvikles proteinuri inden for fem år efter diabetesdebut
Syndrome of apparent mineralocorticoid excess (SAME)
Ved SAME ses lavt P-renin og supprimeret P-aldosteron samt hypokalæmi Lakridsindtag er hyppigt årsag til SAME via inhibition af 11-beta-HSD2, og patienten skal ophøre med alle former for produkter, der indeholder eller kan mistænkes at indeholde lakridsrod inkl. te, lakridspulver, chokolade, helseprodukter, naturmedicin, cola, tyggegummi m.m. [9-11] inden vurdering af indikation for måling af P-renin og P-aldosteron (link til NBV for PHA). Ved lavt P-renin og supprimeret P-aldosteron niveau foretages døgnurinopsamling til undersøgelse for urin-steroid metabolitter. Diagnosen SAME kan stilles på baggrund af en analyse af urinsteroid-metabolitterne 5-alfa-tetrahydrokortisol (allo-THF), 5-alfa-tetrahydrokortisol (THF) og tetrahydrokortison (THE) med bestemmelse af (THF+ alloTHF)/THE-ratio, som vil være forhøjet ved SAME. Undersøgelsen laves kun på klinisk biokemisk afdeling, Glostrup Hospital. Diagnosen kan evt. bekræftes ved påvisning af 11-beta-HSD2 mutationer.
Liddle’s syndrom
Ved Liddle’s syndrom ses også lavt P-renin og supprimeret P-aldosteron samt hypokalæmi. Qua den autosomale dominante arvegang af dette meget sjældne genetiske syndrom, skal der i udredningen lægges vægt på familieanamnese. Er denne ikke overbevisende, kan i diagnostisk øjemed afventes effekt af behandling med Amilorid, idet der vil være prompte klinisk respons ved Liddle’s syndrom. Diagnosen Liddle’s syndrom bekræftes med genetisk undersøgelse med sekventering af exon 13 på kromosom 16, hvor mutation i β-, γ- eller α-delen i ENaC, SCNN1B, SCNN1G eller SCNN1A påvises [8, 12, 13].
Behandling
Søvnapnø [4]
I milde tilfælde kan livsstilændring, vægttab og/eller reduktion af alkoholindtag hjælpe på både søvnapnø og hypertension. Antihypertensiv behandling har ofte dårlig effekt ved søvnapnø. Moderat og svær søvnapnø behandles med CPAP, som reducerer både søvnapnø og blodtryk dag og nat.
Renovaskulær hypertension
- Medicinsk antihypertensiv behandling +/- RAAS-blokade, hvis det tolereres. Lav eGFR er ikke i sig selv kontraindikation for RAAS-blokade.
- Perkutan Transluminal Renal Angioplastik (PTRA) indiceret hvis CT/MR-angiografi viser stenose >70% kombineret med relevante symptomer, oftest ved fibromuskulær dysplasi hvor effekten er størst hvis blodtryksændringen er indtrådt indenfor ½-1 år.
- Karkirurgisk revaskulariserende behandling (sjældent)
- Nefrektomi (sjældent)
Parenkymatøs nyresygdom
Nyresygdommen kan kræve anden behandling end antihypertensiva, f.eks. kan behandling med immunosuppressiva være kurativ ved en potentielt nyredestruktiv akut glomerulonefritis.
Ved hypertension og proteinuri bør valg af antihypertensiv behandling være blokering af RAAS med ACE-I, ARB, Spironolacton eller Amilorid, hvis nyrefunktionen tillader dette.
Coarctatio aortae
Kateterbaseret intervention er indiceret hos voksne med non-invasiv blodtryksgradient > 20 mmHg (højre arm til underekstremiteter) med samtidig hypertension (> 140/90 mm Hg), patologisk blodtryksrespons ved arbejdstest, venstre ventrikel hypertrofi, betydende aortainsufficiens eller aneurisme af aorta ascendens eller aneurisme sv.t. operationsstedet. Kateterbaseret intervention i fravær af hypertension kan overvejes ved anatomisk svær stenose (50% diameter i forhold til aorta på diafragmaniveau) bedømt ved CT/MR.
Syndrome of apparent mineralocorticoid excess (SAME)
Ved den erhvervede form skal patienten ophøre med indtagelse af lakridsprodukter. Ved den nedarvede form er førstevalgsbehandling mineralokortikoidreceptor blokade med Spironolacton. Ud fra bivirkningsprofil kan alternativt overvejes Amilorid eller Eplerenon, især hos mænd. Ved behov for supplerende kaliumtilskud er det vigtigt at undgå mixtur Kaliumklorid, idet det er tilsat lakrids. Der skal opfordres til at patientens familiemedlemmer får målt blodtryk og P-kalium.
Liddle’s Syndrom
Hypertension ved Liddle’s syndrom responderer prompte på Amilorid, som blokerer ENaCs. Andre kaliumbesparende diuretika, som Spironolacton, er ineffektive idet øgningen af ENaC aktivitet ikke er medieret af aldosteron [7]. Der skal opfordres til, at patientens familiemedlemmer, der ikke allerede har diagnosen, får målt blodtryk og P-kalium.
Ansøgning om medicintilskud
Der skal søges om enkelttilskud til Amilorid. Eneste registrerede præparat i Danmark er aktuelt Tablet Modamide® á 5 mg, hvor patienten skal være tilknyttet en afdeling, der har udleveringstilladelse. Derfor anbefales i stedet magistrelt fremstillet Amilorid fra Glostrup Apotek, der ikke kræver udleveringstilladelse og kan ordineres som tabletter á 5 mg og 10 mg.
Eplerenon har klausuleret tilskud.
Referencer
- Christensen KL, Hansen TW, Wiinberg N, Bang LE. Hypertensionsdiagnostik 2013 – opdatering fra dansk hypertensionsselskab. Dansk hypertensionsselskab 2013.
- Bech JN, Hansen KW, Bang LE, Oxlund CS, Olsen MH, Christensen KL. Hypertensio arterialis – behandlingsvejledning 2015. Dansk hypertensionsselskab 2015.
- Rimoldi SF, Scherrer U, Messerli FH. Secondary arterial hypertension: When, who, and how to screen? Eur Heart J. 2014;35(19):1245-1254.
- Parati G et al. Position paper on the management of patients with obstructive sleep apnea and hypertension: Joint recommendations by the European Society of Hypertension, by the European Respiratory Society and by the members of European COST (COoperation in Scientific and Technological research) ACTION B26 on Obstructive Sleep Apnea. J Hypertens. 2012 Apr;30(4):633-46.
- Safian RD, Textor SC. Renal-artery stenosis. N Engl J Med. 2001;344:431-442.
- Behandlingsvejlening for medfødt hjertesygdom (cardio.dk).
- Funder JW. Apparent mineralocorticoid excess. J Steroid Biochem Mol Biol. 2017;165:151-153.
- Tapolyai M et al. High prevalence of Liddle syndrome phenotype among hypertensive US veterans in Northwest Louisiana. J Clin Hypertens. 2010 Nov;12(11):856-860.
- Penninkilampi R, Eslick EM and Eslick GD. The association between consistent licorice ingestion, hypertension and hypokalaemia: a systematic review and meta-analysis. J Human Hypertension. 2017;31, 699–707.
- Rohat AK, Fatih D, Serdar O, Ebru UA, Tuba CÖ. Excessive cola-based drink consumption as a criminal for hypokalemia and rhabdomyolysis. Marmara Medical Journal. 2016;29: 121-123.
- Main AM, Feldt-Rasmussen U. The hidden liquorice: Apparent mineralocorticoid excess caused by inadvertent exposure to liquorice extract. AACE CLINICAL CASE REPORTS Vol 1 No. 4 Autumn 2015.
- Zennaro MC et al. Inherited forms of mineralocorticoid hypertension. Best Pract Clin Endocrin Metab. 2015 Aug;29(4):633-645.
- Salih M, Gautchi I, van Bemmelen MX et al. A Missense Mutation in the Extracellular Domain of alphaENaC Causes Liddle Syndrome. Journal of the American Society of Nephrology : JASN. 2017;28(11):3291-3299.
Tovholder
Karoline Schousboe
Oprettet: 2018
Revideret: 2021
Næste revision: 2024
Øvrig arbejdsgruppe:
Esben Laugesen
Niklas Rossen
Herborg Johannesen
Ebbe Eldrup
Eva Black
Tina Z. Belsing
Per Løgstrup Poulsen
Interessekonflikter:
Ingen
