Hvad omfatter denne NBV
Udredning af årsager til og den umiddelbare behandling af hypokaliæmi hos voksne.
Hvad omfatter denne NBV ikke
Hypokaliæmi hos børn samt den mere specialiserede udredning og behandling af hypokaliæmi udløst af gastrointestinale årsager, hypomagnesiæmi (se NBV hypomagnesiæmi), primær hyperaldosteronisme (se NBV primær hyperaldosteronisme), Cushings syndrom (se NBV Cushings syndrom), spiseforstyrrelser (se NBV anorexia nervosa og andre spiseforstyrrelser), sekundær hypertension (se NBV sekundær hypertension), Gitelmans syndrom eller Bartters syndrom.
Definition
Plasma (P)-Kalium under nederste referenceniveau < 3,5 mmol/L.
Det kan underopdeles i (afhængigt af lokalt referenceniveau)
- Let hypokaliæmi 3,1-3,4 mmol/l
- Moderat hypokaliæmi 2,5-3,0 mmol/L
- Svær hypokaliæmi < 2,5 mmol/L
Diagnosekoder
Hypokaliæmi DE 87.6
Forekomst
Hypokaliæmi er en hyppigt forekommende elektrolytforstyrrelse. Hos indlagte patienter har over 20% hypokaliæmi 1. I den voksne befolkning ses hypokaliæmi hos 2-14% med højest frekvens hos brugere af ikke-kalium-besparende diuretika 2,3.
Ætiologi
Kalium er kroppens primære kation med størst koncentration intracellulært og primært i myocytterne. Den extracellulære koncentration har et normalområde mellem 3,5 – 5,0 mmol/L.
Den hyppigste årsag til hypokaliæmi er øget renal udskillelse oftest forårsaget af ikke-kaliumbesparende diuretika, renale tubulære lidelser og endokrinologiske sygdomme. Hypokaliæmi kan også opstå ved tab af kalium fra gastrointestinal-kanalen eller som følge af nedsat fødeindtag. Endelig er en række tilstande og lægemidler forbundet med translokation af kalium fra ekstracellulær- til intracellulær-fasen.
Øget renal udskillelse
- Loop- og thiazid-diuretika
- Hypomagnesiæmi
- Osmotisk diurese ved hyperglykæmi eller mannitol
- Tilstande med mineralokortikoid overskud
- Tilstande med glukokortikoid overskud
- Opkastninger
- Renal tubulære acidose
- (IV) antibiotika
- Koffein
- Glycyrrhizin (findes i lakrids-produkter)
- Bartters syndrom
- Gitelmans syndrom
- Liddles syndrom
- Syndrome of apparent minerocorticoid excess
Øget enteral udskillelse
- Diarresygdomme
- Korttarmspatienter
- Laksantia
Nedsat indtag
- Anorexia nervosa
- Dårlig ernæring
Øget optag af kalium over cellemembranen (translokation)
- Alkalose (både metabolisk og respiratorisk)
- Insulinbehandling eller glukoseadministration (som stimulerer endogen insulin-frigørelse)
- Beta-adrenerg aktivering (f.eks beta-2-agonister)
- Hypokalæmisk periodisk paralyse
- Thyrotoksisk periodisk paralyse
- Re-ernæring ved underernæring, spiseforstyrrelser og alkoholisme
- Koffein
- Cannabis
- Pseudohypokaliæmi (ved svær leukocytose eller forhøjet temperatur under transport af blodprøve)
Symptomer og kliniske fund
Hypokaliæmi er oftest en symptomfri tilstand. Milde symptomer kan være muskel-svaghed og -irritabilitet samt polydipsi og polyuri. Der kan også ses gastrointestinale symptomer (kvalme, opkast, forstoppelse). Mere alvorlige fund erudtalte neuromuskulære symptomer (f.eks. rhabdomyolyse med myoglobinuri samt paralyse i forskellig grad) og elektrokardiografiske (EKG) forandringer i form af affladede T-takker, prominente U-takker og ST-depression samt brady- og taky-arytmier, som kan føre til hjertestop.
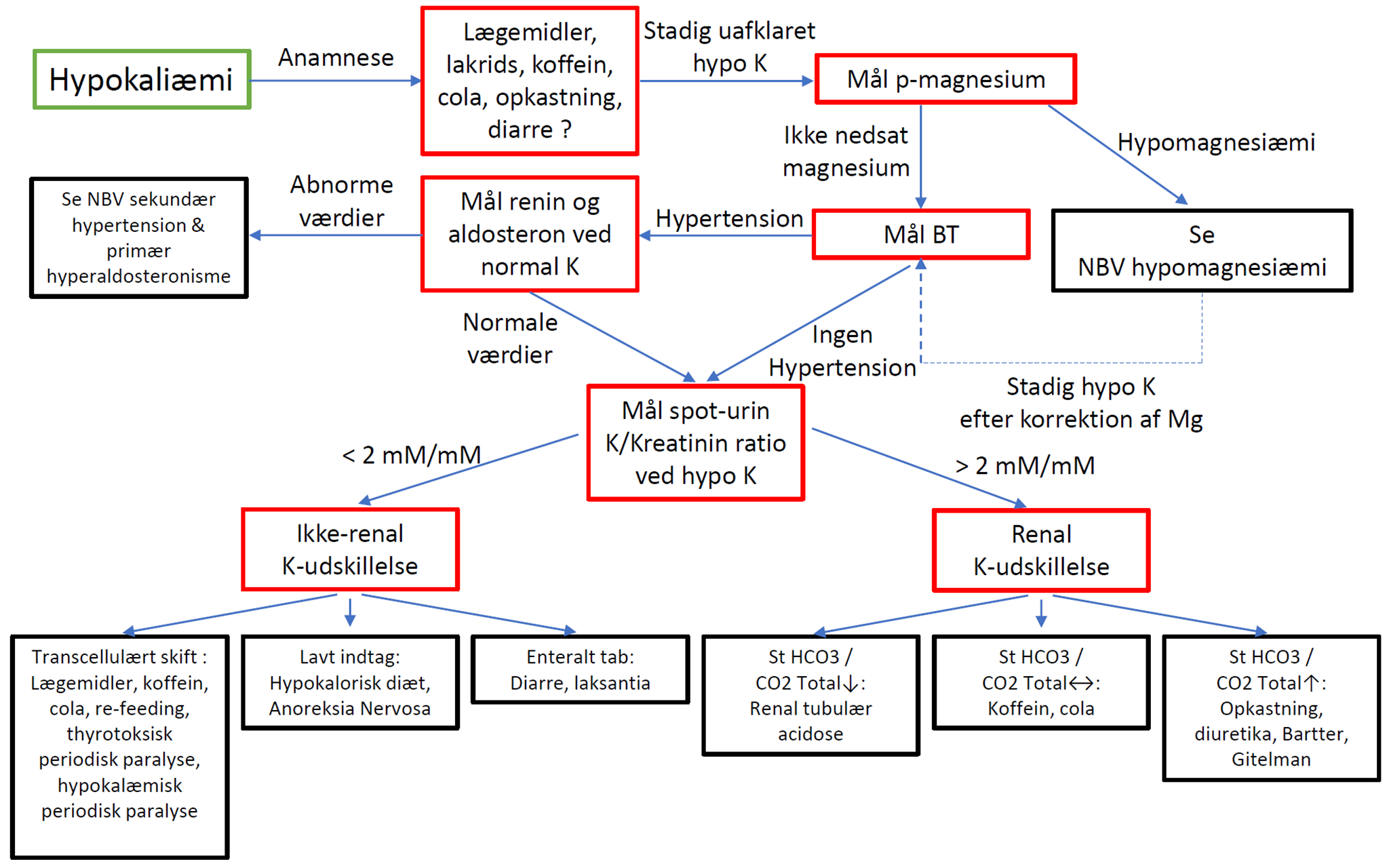
Udredning (se figur 1)
Der anbefales trinvis udredning jvf. nedenstående og figur 1, idet årsagen undertiden kan stilles ud fra anamnesen og let korrigeres.
Den mere avancerede udredning (fra punkt 3) hører hjemme i ”hypokaliæmi-interesserede” hospitals ambulatorier (typisk i endokrinologisk eller nefrologisk regi) og tager sigte i at påvise mekanismen bag hypokaliæmien velvidende, at f.eks. den cola- og koffein inducerede hypokaliæmi skyldes flere mekanismer, samt at urin-udskillelserne af diverse elektrolytter kan variere ved vekslende misbrug af f.eks. diuretika og laksantia.
- Anamnese: Hypokaliæmi-inducerende lægemidler, hypokaliæmi opstået under indlæggelse (IV antibiotika, insulin-behandling, intensiveret diuretika uden sufficient kaliumtilskud), diarre, opkastning, Cushing-stigmata, indtag af lakrids (inklusive føde- og lægemidler indeholdende lakrids), koffein (typisk kaffe, te og energidrikke) og cola.
- Mål p-magnesium. Hypomagnesiæmi kan give behandlingsrefraktær hypokaliæmi (se NBV hypomagnesiæmi).
Ved samtidig hypertension bør renin og aldosteron først måles, når kalium-niveauet er normaliseret ved tilskud. Ved patologiske værdier af renin og aldosteron udredes patienten jvf. NBV sekundær hypertension og NBV primær hyperaldosteronisme. Ved normale værdier af renin og aldosteron søges efter anden årsag til hypokaliæmien.
- Dette er avanceret udredning og specielt måling af urin klorid kan ikke forventes tilgængelig alle steder. Urin-undersøgelse: Urin-undersøgelser gøres ved hypokaliæmi uden tilskud af kalium (ca. 48 timers pause med tilskud), idet kaliumtilskud kan forventes at øge den renale kalium-udskillelse. Der anbefales brug af spot-urin, så kalium korrektion kan påbegyndes hurtigt, og da døgnurinmålinger ikke sikkert er mere præcise4.
Der måles samtidig kalium, natrium, magnesium, kreatinin, klorid, og calcium i urin og plasma samt venøs CO2total.
Spot-urin kalium/kreatinin ratio > 2 mM/mM 4,5: Renal kaliumudskillelse
- Nedsat venøs CO2total: Renal tubulær acidose (normalt anion gap), diabetisk ketoacidose (forhøjet anion gap)
- Normal venøs CO2 total: Koffein, cola
- Forøget venøs CO2 total:
- Opkastning (uerkendt) (fraktioneret klorid-udskillelse ((spot-urin klorid x p-kreatinin/p-klorid x spot-urin kreatinin) x 100%) < 0,5%, spot-urin natrium/klorid ratio > 2, forhøjet p-amylase og nedsat p-klorid taler for dette)
- (mis)brug af diuretika (fraktioneret klorid-udskillelse > 0,5% og spot-urin natrium/klorid ratio < 2 taler for dette)
- Bartter (fraktioneret klorid-udskillelse > 0,5% og spot-urin natrium/klorid ratio < 2, spot- urin calcium/kreatinin ratio > 0,2 taler for dette. Genetisk analyse mulig. )
- Gitelman (fraktioneret klorid-udskillelse > 0,5%, spot-urin natrium/klorid ratio < 2, spot-urin calcium/kreatinin ratio < 0,2 og nedsat p-magnesium taler for dette. Genetisk analyse mulig).
Spot-urin kalium/kreatinin ratio < 2 mM/mM: Ikke-Renal kaliumudskillelse
- Lavt indtag: Hypokalorisk diæt (< 800 kcal/dag), Anoreksia Nervosa
- Transcellulær forskydning: Lægemidler, koffein, cola, cannabis, re-feeding, thyrotoksisk periodisk paralyse, hypokalæmisk periodisk paralyse.
- Enteralt tab: Diarre, (mis)brug af laksantia (initialt nedsat venøs CO2 total – ved længere tids (mis)brug kan ses let forhøjede værdier af dette. Nedsat p-natrium og p-klorid med fraktioneret klorid udskillelse < 0,5% taler for dette).
- Hvis årsagen til hypokaliæmien efter ovenstående stadig er uafklaret, eller der er divergerende undersøgelsesresultater, anbefales indlæggelse primært til observation samt sekundært til gentagelse af udredningen med f.eks. døgnurin opsamlinger.
Figur 1:
Prognose
Afhænger af årsagen til hypokaliæmi og tilgrundliggende sygdom.
EKG og telemetri
Afklaring om EKG og telemetri må ikke udsætte en akut behandling af hypokaliæmi.
EKG: Hos alle med P-kalium < 3,0 mmol/l 6. Ved gentagne tilfælde af hypokaliæmi (uden EKG-forandringer) kan denne grænse rykkes til 2,5 mmol/l. Hos patienter med kardielle klager og/eller pro-arytmisk medicin (f.eks. Digoxin eller QT-interval forlængende medicin) rykkes grænsen op. I tilfælde af EKG-forandringer konfereres med lokal kardiologisk afdeling mhp. indikation for telemetri.
Telemetri: Afhængigt af lokale forhold samt forhold hos patienten, men der synes at være indikation for telemetri ved K < 2,0 mmol/l.
Behandling
Det primære behandlingsmål er eliminering af udløsende faktorer og behandling af grundlæggende sygdom.
Kalium-deficit kan vurderes ud fra: (Normal P-kalium – aktuel P-kalium) X vægt = x mmol
Svær hypokaliæmi (P-kalium <2,5 mmol/l)
Peroral behandling foretrækkes oftest for at mindske risikoen for overbehandling, men vurderes tilstanden at være kritisk eller er peroral behandling ikke mulig, kan intravenøs behandling iværksættes.
Let til moderat hypokaliæmi (P-kalium 2,5-3,4 mmol/l)
Kan i de fleste tilfælde udelukkende behandles med peroralt kaliumtilskud under forudsætning af, at patienterne kan indtage per os.
Ved hypomagnesiæmi bør denne korrigeres jvf. NBV hypomagnesiæmi.
Intravenøs behandling:
Monitorering ved intravenøs behandling:
Ved Intravenøs korrektion bør p-kalium kontrolleres løbende typisk 4-8 timer efter start af infusion og minimum 2 gange det første døgn.
Der findes mange kalium-holdige infusater, som udgangspunkt anbefales:
KNaCl opløsning (51 mmol kalium/l), infunderes med en hastighed på 500 ml/time (sv.t. 0,3-0,4 mmol/kg/time).
Kalium-holdige infusater er lokalirriterende, hvorfor infusion så vidt muligt bør ske via PVK i en større vene.
Glukose-holdige infusater (fx KNaGlu ”Basisvæske”) bør undgås grundet stimulation af den endogene insulinproduktion, da insulin stimulerer aktiviteten af Na/K-ATPasen og cellulært optag af kalium og dermed medfører risiko for forværring af hypokaliæmien.
P-kalium bør kontrolleres løbende men senest 2 timer efter start af infusion og minimum 3 gange det første døgn. Derefter 1-2 gange i døgnet.
Peroral behandling:
Monitorering ved opstart af peroral behandling:
P-kalium bør kontrolleres med løbende intervaller baseret på nyrefunktion, sværhedsgrad og kaliumbehov. Hos indlagte typisk en gang i døgnet.
Tbl. Kaleorid® (Kaliumchlorid) 750 mg = 10 mmol kalium.
Kaliumklorid oral opløsning 10 ml = 750 mg kaliumchlorid = 10 mmol kalium.
Doseringsforslag: 750-1500 mg 2-3 gange dagligt eller ud fra: Normal P-kalium – aktuel P-kalium) X vægt = x mmol.
Kaliumklorid oral opløsning findes både med og uden indehold af lakrids. Lakridsholdig kaliumklorid oral opløsning er kasuistisk beskrevet at kunne give og vedligeholde hypokaliæmi 8. Ved anvendelse af større doser (≥ 50 ml dagligt) anbefales brug af kaliumklorid opløsning uden lakrids
Erfaringsmæssigt er kaliumdeficit stort, hvorfor behandling over flere dage ofte er nødvendig, men forsigtighed bør udvises ved akut eller kronisk nyreinsufficiens.
Hypokaliæmi ved særlige tilstande
En række tilstande medfører kronisk eller behandlingsrefraktær hypokaliæmi og bør udredes og behandles ved højtspecialiserede (typisk endokrinologiske) afdelinger.
- Primær hyperaldosteronisme: NBV hyperaldosteronisme.
- Renovaskulær hypertension: NBV sekundær hypertension.
- Liddles syndrom og SAME: NBV sekundær hypertension.
- Cushings syndrom: NBV Cushings syndrom.
- Bartters / Gitelmans syndrom.
Visitation
Patienter med let hypokaliæmi starter udredning i almen praksis, hvor de hyppigste årsager til hypokaliæmi kan afdækkes og behandles.
Patienter med uforklaret og/eller behandlingsrefraktær hypokaliæmi henvises til udredning i hospitalsregi.
Hos patienter med svær hypokaliæmi (K < 2,5 mmol/l) anbefales indlæggelse – fraset patienter med velkendt ”kronisk” hypokaliæmi (f.eks. Bartters syndrom/Gitelmans syndrom og spiseforstyrrelser) uden EKG-forandringer.
Opfølgning
Afhænger af udløsende årsag/tilstand samt iværksat behandling.
Referenceliste
- Greco A, Rabito G, Pironi M, et al. Hypokalaemia in hospitalised patients. Swiss medical weekly 2016;146:w14320.
- Liamis G, Rodenburg EM, Hofman A, Zietse R, Stricker BH, Hoorn EJ. Electrolyte disorders in community subjects: prevalence and risk factors. The American journal of medicine 2013;126:256-63.
- Nilsson E, Gasparini A, Arnlov J, et al. Incidence and determinants of hyperkalemia and hypokalemia in a large healthcare system. International journal of cardiology 2017;245:277-84.
- Blanchard A, Bockenhauer D, Bolignano D, et al. Gitelman syndrome: consensus and guidance from a Kidney Disease: Improving Global Outcomes (KDIGO) Controversies Conference. Kidney international 2017;91:24-33.
- Wu KL, Cheng CJ, Sung CC, et al. Identification of the Causes for Chronic Hypokalemia: Importance of Urinary Sodium and Chloride Excretion. The American journal of medicine 2017;130:846-55.
- Siegel D, Hulley SB, Black DM, et al. Diuretics, serum and intracellular electrolyte levels, and ventricular arrhythmias in hypertensive men. Jama 1992;267:1083-9.
- Kardalas E, Paschou SA, Anagnostis P, Muscogiuri G, Siasos G, Vryonidou A. Hypokalemia: a clinical update. Endocrine Connections 2018;7:R135-46.
- Mandoe MJ, Borg R, Hansen D. Potassium chloride mixture may maintain hypokalaemia and hypertension. BMJ case reports 2018;11.
Tovholder
Øvrige forfattere
Baiba Hedegaard Hansen
Carsten Dirksen
Christian Selmer
Christina Roerholt
Jens Pedersen
Mads Vandsted Svart
Kommenteret og godkendt af repræsentanter fra dansk nefrologisk selskab (Anne Daugaard Thuesen og Ylian Serina Liem).
Godkendt af Dansk Cardiologisk Selskab.
1. udgave: oktober 2019
Revideret: oktober 2022
Opdateret: marts 2023
Næste revision: oktober 2025
