Hvad omfatter denne NBV
Udredning og behandling af hypofosfatæmi.
Hvad omfatter denne NBV ikke
Udredning af hypofosfatæmi ved spiseforstyrrelser (Se Anorexi NBV).
Kronisk hypofosfatæmi
Diagnosekoder
Hypofosfatæmi (E833A), Familiær Hypofosfatæmi (E833A1).
Definition
Hypofosfatæmi defineres som fosfatniveauer under nedre normale grænse, som er laboratorieafhængig. Der henvises derfor til lokale reference niveauer.
Fosfatniveauer < 0.8 mmol/l er ofte patologisk. Svær akut hypofosfatæmi defineres undertiden som p-fosfat < 0.50 mmol/l, men symptomer udvikles ofte først ved p-fosfat < 0.32 mmol/l.
Forekomst
Fem procent af alle hospitaliserede patienter har p-fosfat < 0.8 mmol/L. Forekomsten af hypofosfatæmi er særligt høj (30-50%) hos patienter med alkoholoverforbrug, svær sepsis og større traumer. Udtalt fosfatmangel (fosfat < 0.32mmol/L) ses væsentlig sjældnere.1
Ætiologi
En liste over hyppige årsager til hypofosfatæmi er anført i Tabel 1. Årsagerne er grupperet efter patofysiologi.
Tabel 1. Årsager til hypofosfatæmi
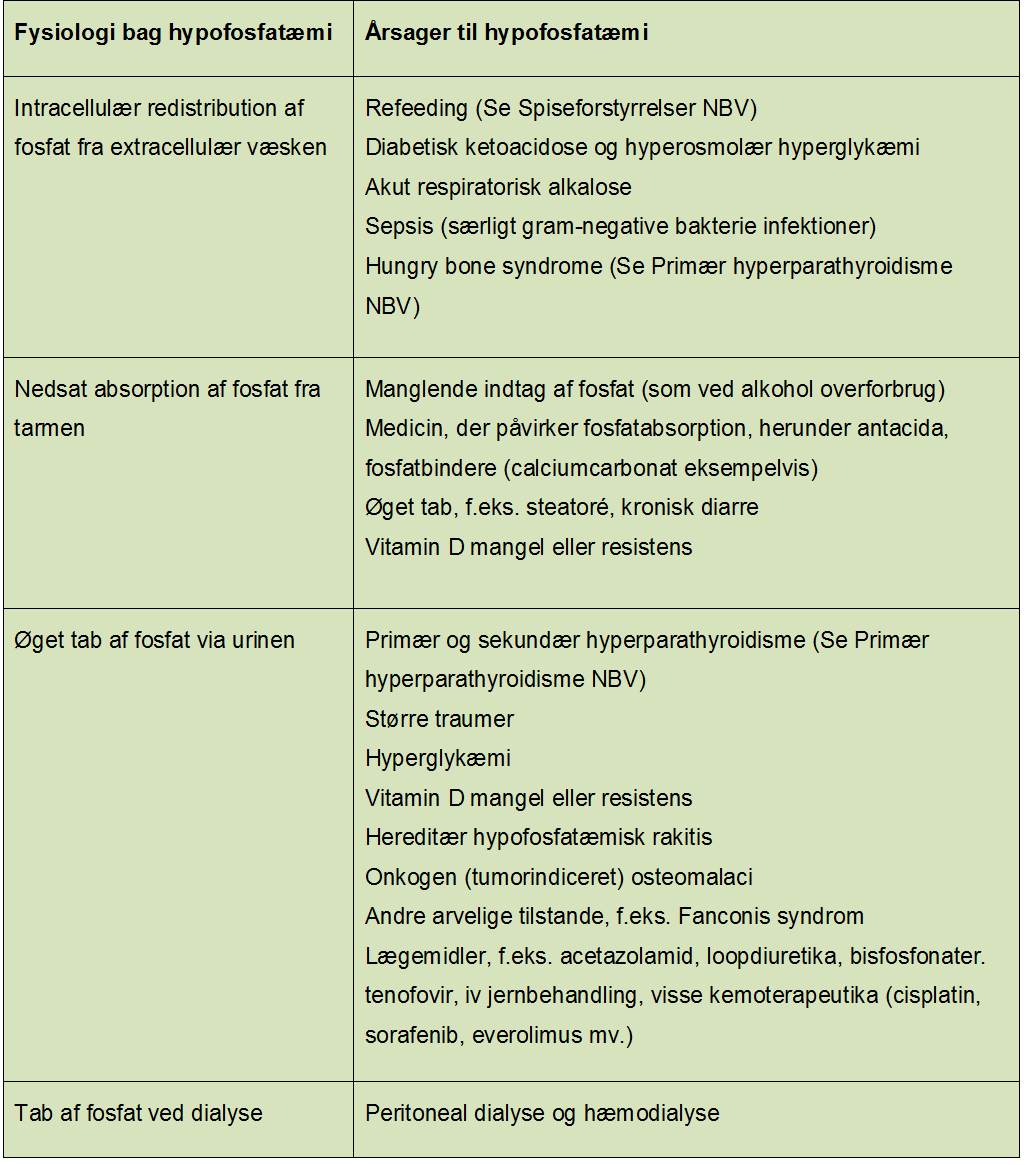
Symptomer og kliniske fund
Symptomer ved hypofosfatæmi er afhængig af graden af hypofosfatæmien, og hvor længe patienten har haft lav fosfat. En oversigt over symptomer er anført i Tabel 2. Der ses sjældent symptomer hos patienter med fosfat > 0.32 mmol/L.
Tabel 2. Symptomer på hypofosfatæmi. 2
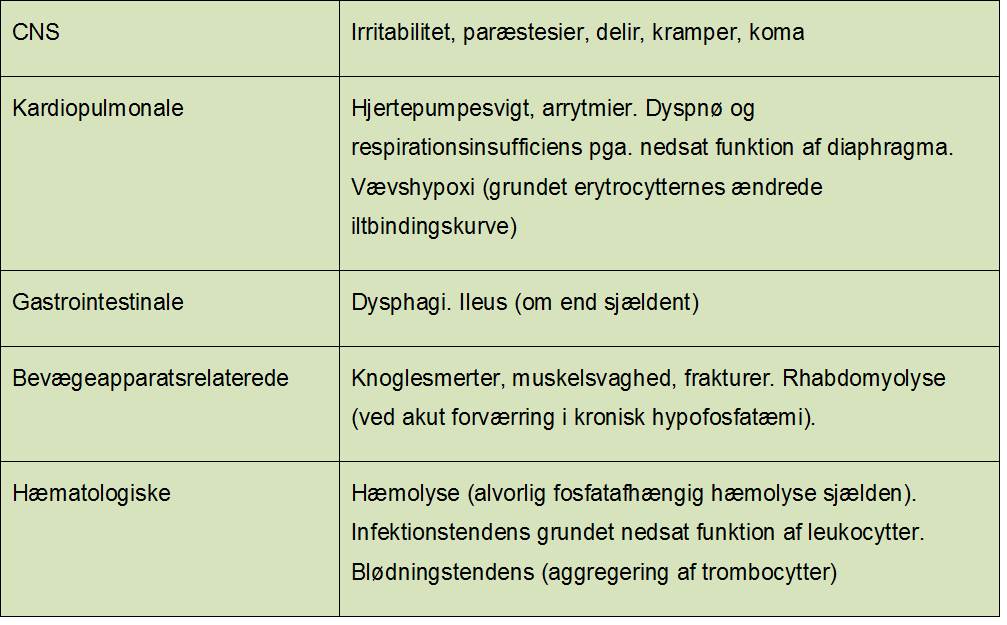
Udredning
Ved klinisk mistanke måles p-fosfat. Da fosfatniveauet kan ændres over kort tid, bør der foreligge mindst 2 målinger med lavt fosfat, førend behandling eventuelt iværksættes. Ved kronisk hypofosfatæmi indhentes oplysninger om evt. familie anamnese og det vurderes, om patienten har tegn på rakitismanifestationer (herunder lav legemes højde og buede lange rørknogler i benene).
Årsagen til hypofosfatæmi vil ofte være oplagt, jævnfør de ovenfor anførte årsager til hypofosfatæmi.
I modsatte tilfælde udredes initialt med følgende biokemiske analyser:
Hgb, Lkc, Trc. Calcium-ion (eller albuminkorrigeret total calcium), kreatinin, karbamid. PTH, 25-hydroxyvitamin D, BASP (ofte høj ved kronisk hypofosfatæmi, som har ført til osteomalaci).
Evt suppleres med måling af 1.25(OH)2D (calcitriol), der normalt er højt ved hypofosfatæmi; er 1.25OHD lavt, overvejes FGF23-medieret sygdom.3 Plasmakoncentrationen af FGF-23 kan i uafklarede tilfælde måles (men er ikke standardanalyse på laboratorier i Danmark). Ved mistanke om arvelige former for hypofosfatæmisk rakitis, kan der suppleres med gentests.
Er årsagen til hypofosfatæmien ikke fundet efter klinisk vurdering og de anførte biokemiske undersøgelser, kan man overveje undersøgelse af niveauet af fosfat i døgnurin, som kan bruges til at udregne niveauet af filtreret fosfat.
Hjælp til tolkning af døgnurinudskillelse af fosfat ved hypofosfatæmi:
- Udskillelse af under 100 mg fosfat pr døgn tyder på, at fosfatmanglen skyldes manglende tilførsel eller intracellulær redestribution (fx refeeding). Er døgnurinudskillelsen over 100 mg fosfat, er der ofte tale om øget renalt tab.
- Fraktioneret fosfat udskillelse (FFU = ((u-fosfat x p-kreatinin x 100) / (p-fosfat x u-kreatinin))) på under 5 % tyder på nedsat tilførsel eller intracellulær redistribution, hvorimod en FFU på mere end 5 % tyder på øget renalt tab af fosfat.
Behandling
Re-ernæring:
For behandling af hypofosfatæmi associeret ved re-ernæring hos patienter med anorexia nervosa eller lang tids underernæring, se venligst Anorexia nervosa NBV.
Behandling ved diabetisk ketoacidose (DKA):
Risikoen for at udvikle hypofosfatæmi er i forbindelse med DKA associeret med graden af acidose. I et enkelt retrospektivt studie fandt man en association mellem s-bikarbonat på tidspunktet for diagnosticering af DKA og risikoen for udvikling af alvorlig hypofosfatæmi.4
Prospektive randomiserede studier har ikke fundet nogen gavnlig effekt på overlevelsen ved fosfattilskud som led i behandling af DKA. Alligevel anbefaler ADA consensus statement, at fosfattilskud på 20-30 mmol Addiphos til rehydreringsvæsken hos patienter med kendt hjertesvigt, anæmi, respirationsbesvær eller hos patienter med meget lavt fosfatniveau (<0.3 mmol/L).5 Patienter med DKA skal ikke rutinemæssigt gives fosfattilskud.
Generel behandling af hypofosfatæmi:
Fjerne udløsende årsag:
Akut opstået hypofosfatæmi vil oftest korrigeres ved at behandle den udløsende årsag, f.eks. ketoacidose og sepsis.3,6
Rationale bag substitutionsbehandling:
Hypofosfatæmi er associeret med betydelig øget mortalitet. Et studie tyder endvidere på, at korrektion af hypofosfatæmi kan bedre hjertets pumpefunktion.7
Størstedelen af kroppens fosfat findes intracellulært eller bundet i knoglevævet, og underskuddet af fosfat lader sig ikke nøjagtigt beregne ud fra p-fosfat. Behandlingen er empirisk; der er dog udført flere studier, der har undersøgt sikkerheden og effektiviteten af forskellige fosfat-doser, oftest i intensive regi.
Behandlingsalgoritme for akut hypofosfatæmi:
| p-fosfat | Definition | Behandling | Monitorering |
| 0,3 mmol/l > p-fosfat < 0,8 mmol/l | Moderat hypofosfatæmi | CAVE Nyreinsufficiens*
Peroral substitution med op til 1 mmol/kg/døgn, maksimalt 80 mmol/døgn, fordelt over 3-4 doser.
Substitution med alm. kost, mælk (33 mmol fosfat/l) eller tbl. fosfat á 3,2 mmol per tablet. Typisk gives 2-4 stk. tabletter 4 (evt. 5) gange i døgnet. Fås endvidere som fosfatmikstur (0,32 mmol/ml) som kan anvendes i sonde eller ved problemer med tabletindtag.
Kan patienten ikke tage peroral tilskud, gives i.v. fosfattilskud ved p-fosfat < 0,6 og symptomer.
| Ved peroral indgift: Biokemi 1 gang i døgnet: p-fosfat, p-calcium, p-kreatinin, p-kalium, p-natrium
Ved i.v. indgift: Biokemi, p-fosfat, p-calcium, p-kreatinin, p-kalium, p-natrium, hver 6. time med henblik på vurdering af, om behandlingen skal fortsættes (hyperfosfatæmi skal undgås) |
| p-fosfat < 0,3 mmol/l | Svær hypofosfatæmi | CAVE Nyreinsufficiens* CAVE Hypokalkæmi**
I.v. fosfatbehandling.
Addiphos (2 mmol/ml) 0,25-0,5 mmol/kg, opblandes i 500 ml isoton NaCl eller isoton glukose med indløb over 8-10 timer. Maksimalt 50 mmol/døgn.
| Biokemi hver 6. time. Forholdsregler som ovenfor. |
For behandling af kronisk hypofosfatæmi henvises til speciallitteratur.
Særlige forholdsregler:
*Nyreinsufficiens: Ved nyreinsufficiens er risikoen for hyperfosfatæmi og andre komplikationer større, og dosis skal derfor halveres.
**Hypofosfatæmi sammen med hypokalkæmi: Skyldes oftest D-vitamin mangel. Behandles med tilskud af D-vitamin og mælk. I akutte situationer kan man anvende aktivt D-vitamin (f.eks. 1 mikrogram alfacalcidol dagligt) som har hurtigere indsættende effekt. Intravenøst fosfat må ikke gives sammen med intravenøst calcium pga. risiko for udfældning.
Hyperkalkæmi: hyppigst grundet PHPT, skyldes effekten af PTH i nyrerne med fosfattab – hypofosfatæmien korrigeres ved behandling af PHPT. Bør ikke søges korrigeres med fosfat tilskud af hensyn til calcium-fosfat produktet og risiko for udfældning bl.a. til nyrer
Bivirkninger:
Komplikationer til behandling med fosfat: Behandlingen kan medføre diarré. Ved overbehandling kan hyperfosfatæmi udvikles, risikoen er størst ved samtidig nyreinsufficiens. Fosfat-behandling giver endvidere risiko for udvikling af hypokalkæmi, da fosfat danner forbindelser med calcium, og derved forbruger det frie calcium. Desuden øges PTH. Fosfattilskud findes i formuleringer sammen med andre elektrolytter. Addiphos indeholder udover fosfat også kalium (1,5 mmol/ml) og natrium (1,5 mmol/ml), hvorfor der er risiko for udvikling af hyperkaliæmi.
Monitorering:
Grundet ovenstående risiko for elektrolytforstyrrelser skal biokemisk monitorering ske hver 6. time ved intravenøs indgift og hver 24. time ved peroral indgift, med måling af p-kreatinin, p-fosfat, p-kalium, p-calcium, p-magnesium og p-natrium.
Forfattere
Tovholder: Morten Frost Nielsen
Arbejdsgruppe:
Sofie Rønn (HU-læge)
Lars Rejnmark (Spec.læge)
Lars Folkestad (HU-læge)
Kristian Winther (Phd-stud)
Pernille Hermann (Spec.læge)
Morten Steen Hansen (Intro)
Referencer
1 Larsson, L., Rebel, K. & Sorbo, B. Severe hypophosphatemia–a hospital survey. Acta Med Scand 214, 221-223 (1983).
2 Brunelli, S. M. & Goldfarb, S. Hypophosphatemia: clinical consequences and management. J Am Soc Nephrol 18, 1999-2003, doi:10.1681/ASN.2007020143 (2007).
3 Imel, E. A. & Econs, M. J. Approach to the hypophosphatemic patient. J Clin Endocrinol Metab 97, 696-706, doi:10.1210/jc.2011-1319 (2012).
4 Shen, T. & Braude, S. Changes in serum phosphate during treatment of diabetic ketoacidosis: predictive significance of severity of acidosis on presentation. Internal medicine journal 42, 1347-1350, doi:10.1111/imj.12001 (2012).
5 Tran, T. T. T. et al. Review of Evidence for Adult Diabetic Ketoacidosis Management Protocols. Front Endocrinol (Lausanne) 8, 106, doi:10.3389/fendo.2017.00106 (2017).
6 Miller, D. W. & Slovis, C. M. Hypophosphatemia in the emergency department therapeutics. Am J Emerg Med 18, 457-461, doi:10.1053/ajem.2000.7347 (2000).
7 Zazzo, J. F., Troche, G., Ruel, P. & Maintenant, J. High incidence of hypophosphatemia in surgical intensive care patients: efficacy of phosphorus therapy on myocardial function. Intensive Care Med 21, 826-831 (1995).
Tovholder
Morten Frost Nielsen
Første version: 2017
Næste revision: 2020
